Колоноскопія — сучасний ендоскопічний метод, який є сьогодні «золотим стандартом» обстеження кишечника. Вона не тільки дозволяє поставити точний діагноз наявної патології, а й виконати ряд лікувальних маніпуляцій. Результати та наслідки процедури багато в чому залежать від якості підготовки до неї і дотримання певних правил після дослідження.
Колоноскопія кишечника — що це таке?
Термін колоноскопія походить від грецьких слів colon — товста кишка і scopeo — оглядаю. По суті це і є візуальний огляд всієї товстої кишки, починаючи від прямої і закінчуючи сліпий кишкою до місця її з’єднання з клубової кишкою. Це можливо завдяки особливій конструкції гнучких оптичних апаратів фіброколоноскопії різних розмірів — від 66 см для дітей до 1,5-2 м у дорослих.
Основа апарату — фіброоптіческой волокно, здатне проводити світлові хвилі під будь-яким кутом. Є система освітлення і збільшення зображення. Вони дозволяють в природному вигляді оглянути всю кишку зсередини, визначити ширину її просвіту, характер складок і перистальтики, оцінити стан слизової оболонки, виявити ділянки запалення, виразки, поліпи, пухлини.
Показання до обстеження кишечника
Колоноскопію призначають, коли у хворого є такий симптоматика:
- наявність в калі патологічних домішок — крові, слизу, гною.
- проблеми зі стільцем — запори, проноси або їх чергування.
- здуття кишечника.
- часті болі в животі, спазми.
- анемія з нез’ясованої причиною.
- втрата ваги.
- виявлені пухлини органів тазу у жінок і чоловіків (аденома і рак простати, міома матки, ендометріоз, пухлини яєчників) — дослідження перед операцією.
- наявність у найближчих родичів пацієнта спадкових захворювань — поліпозу, дивертикулів кишечника.
- ознаки аномалії розвитку кишечника у новонароджених.
В принципі, будь-який небі лагополучіе з боку кишечника є підставою для його ендоскопічного обстеження, за винятком випадків гострої патології.
Протипоказання до проведення процедури
Процедура колоноскопії може завдати шкоди і з цієї причини не проводиться , якщо у хворого є така патологія:
- «гострий» живіт — поняття, що об’єднує гострі хірургічні захворювання: апендицит, холецистит, перитоніт, ускладнення виразкової хвороби, кишкова непрохідність, травма живота.
- гостре запалення кишечника і стадія загострення хвороби Крона, виразкового коліту.
- тріщина прямої кишки зі спазмом сфінктера, кровотечею.
- гострий парапроктит.
- гострий геморой з венозним тромбозом.
- інфекційні захворювання.
- підвищена температура тіла.
- зниження згортання крові.
- період вагітності.
- недостатність функції серця, дихання.
- високий артеріальний тиск.
Пер од призначенням процедури лікар проводить огляд і обстеження пацієнта, вивчає його медичну документацію.
Підготовка до процедури колоноскопії кишечника
Однією з умов якісного дослідження є повне звільнення кишечника від калових мас.
Стінка товстої кишки має рельєфне будова, вона як би гофровані, має безліч поперечних складок, утворених сполучнотканинними перетяжками — гаустрами, які випинаються в її просвіт. Час, що залишився між ними в складках кишковий вміст є перешкодою до осмотруслізістой оболонки. Підготовка до процедури включає спеціальну дієту і очищення кишечника.
Дієта
За 3 доби до призначеної процедури необхідно змінити раціон харчування. Необхідно виключити «важку», довго перетравлюється, що викликає роздратування і здуття їжу: смажене і жирне м’ясо, копченості, ковбаси, консерви, сіль, гострі приправи, здобу, грубу клітковину — капусту, бобові, свіжі фрукти, зелень, чорний хліб, кондитерські вироби , незбиране молоко, газовані напої.
Необхідно організувати дієтичне меню, яке включає відварне м’ясо птиці, рибу, ненаваристі супи, розварені каші, рослинні масла, відварні і тушковані овочі, кисломолочні продукти, фруктові соки, трав’яні чаї. Напередодні ввечері вечерю необхідно замінити бульйоном або соком, трав’яним чаєм.
Очищення кишечника
Підготувати кишечник можна двома способами — за допомогою клізм або проносних засобів. Хворим зі стійкими запорами рекомендують поєднання обох способів. Слід проконсультуватися з лікарем, він підбере найбільш оптимальний з них з урахуванням стану здоров’я пацієнта.
За допомогою клізми
Традиційне очищення за допомогою клізми проводять двічі — ввечері напередодні дослідження в інтервалі від 20 до 22 годин. У положенні лежачи на лівому боці з приведеними до живота ногами в пряму кишку вводять 1,5 л звичайної води кімнатної температури. Після спорожнення повторюють очищення до чистої води. Другу клізму також роблять двічі вранці в день процедури з 6 до 8 годин, промивають кишечник аналогічним чином.
За допомогою медичних препаратів
Замінити клопітку і неприємну процедуру можна використанням зручною мікроклізми «Мікролакс». Це — швидкодіючий сольовий склад в спеціальних разових тубах по 5 мл з ректальним наконечником. Напередодні ввечері вводять вміст 1 туби, а через півгодини після стільця — 2-й туби. Те ж саме роблять вранці за 1,5-2 години до процедури.
Можна очистити кишечник, не вдаючись до клізм, за допомогою проносних засобів.
Призначають осмотичні проносні, що збільшують приплив води в кишечник. Дратівної характеру препарати не рекомендовані, вони можуть викликати посилену перистальтику, почервоніння і набряк слизової оболонки.
Кращі проносні для підготовки містять препарат макрогол, до них відносяться: фортранс, мовіпреп, фордрайв, Д-форжект, лавакол, Ендофальк .
Застосовується 2-етапна схема підготовки:
- 1-й етап — в 16-17 годин розчиняють 3 пакетика препарату в 3 літрах питної води, без газу, випивають її протягом 3 годин по 1 склянці через 15-20 хвилин.
- 2-й етап — вранці за 3 години до процедури розчиняють 1 пакетик в 1 л води, випити в 4 прийоми.
Проносна дозволяє повністю очистити кишку. Додатково рекомендований 1 флакон Еспумізан або симетикон напередодні дослідження при метеоризмі, спазмолітики при спазмах в кишечнику за день до процедури і за 3 години до неї (спазоверін, спазмомен, но-шпа) .Разрешается питво в день процедури до 200 мл — вода без газу, неміцний чай, сік без м’якоті.
Що взяти з собою на обстеження?
Для дослідження необхідно приготувати набір таких речей:

- паперові рушники або вологі гігієнічні серветки.
- змінне взуття.
- медичну картку з результатами нещодавнього обстеження, виписками, висновками фахівців.
Пацієнтам старше 40 років і які страждають на серцево-судинною патологією необхідно мати свіжу запис ЕКГ з консультацією кардіолога і висновком про можливість проведення колоноскопії.
проведення колоноскопії кишечника
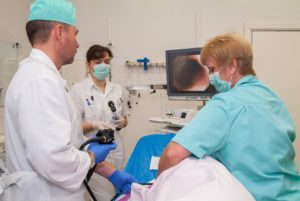
Огляду кишечника Відеозонди виконує лікар, який має кваліфікацію ендоск опісто. Алгоритм процедури наступний:
- пацієнта укладають на лівий бік з приведеними до живота колінами.
- лікар попередньо оглядає просвіт прямої кишки, переконується в її вільної прохідності.
- в задній прохід вводиться змащений вазеліном або гелем кінець зонда-ендоскопа.
- під візуальним контролем на дисплеї апарата, куди передається зображення з відеокамери на кінці зонда, лікар обережно і поступово просуває зонд уздовж просвіту кишечника, злегка обертаючи його, щоб не травмувати.
- під час дослідження періодично нагнітається повітря, щоб розширити просвіт кишки, полегшити проходження зонда і краще розглянути слизову оболонку в складках.
- після поетапного огляду всієї товстої кишки зонд обережно витягується.
Під час огляду пацієнта можуть попросити повернутися на спину, на інший бік, робляться знімки патологічних ділянок або відеозапис. За допомогою спеціальних інструментів виконуються маніпуляції — біопсія, видалення поліпів. Тривалість процедури варіює від 15 до 60 хвилин. Краще ознайомитися з колоноскопією допоможе відео.
Наскільки болісно обстеження, роблять чи знеболювання і яке?
Колоноскопія — процедура неприємна, але сильними больовими відчуттями не супроводжується. Проте застосовують знеболювання: у дітей, осіб з підвищеною больовою чутливістю і почуттям страху перед дослідженням. Анестезія допомагає не тільки зняти відчуття, але і зняти напругу, спазми, полегшити і прискорити огляд.
Застосовуються 2 види знеболювання:
- нетривалий наркоз.
- седація.
Колоноскопія під наркозом виконується на прохання пацієнта, а також у випадках, коли мають бути лікувальні маніпуляції — видалення поліпів, припікання, взяття біопсії. Використовують масочний або внутрішньовенний наркоз.
Седация — досить ефективний, більш безпечний і поширений метод, коли пацієнта занурюють в стан, подібний до сну, внутрішньовенним введенням препаратів.
Спосіб знеболення вибирає лікар індивідуально з урахуванням наявної у пацієнта патології, протипоказань до наркотичних препаратів.
Результати колоноскопії кишечника: норма і патологія
При виконанні колоноскопії лікар оцінює ряд параметрів товстої кишки, в нормі вони виглядають наступним чином:
- слизова оболонка — блідо рожевого кольору, волога, з нормальною структурою поверхні, без патологічних утворень.
- судинний малюнок — розподілений рівномірно, без ділянок посилення або відсутності судинної сітки.
- еластичність стінки кишки — податлива, еластична.
- стан просвіту кишки — без звужень, деформацій і патологічних випинань (дивертикулів).
В перерахованих параметрах можуть бути такі патологічні з трансформаційних змін:
- блідість слизової, зниження вологості, відсутність судинної сітки — при атеросклерозі, здавленні артерій пухлиною .
- стан стінки кишки — ригідність (втрата еластичності) при хворобі Крона, виразковий коліт, пухлини, наявність випинань (ніш) при дивертикулах.
- деформація, звуження просвіту при спайках, пухлинах, розширення просвіту (при захворюванні мегаколон, атонії кишечника, вродженої хвороби Гіршпрунга).
- наявність патологічних утворень на слизовій оболонці — виразок, поліпів, пухлин.
Можливі ускладнення після процедури , коли необхідна медична допомога?
Колоноскопія — інвазивна процедура, під час якої відбувається в тій чи іншій мірі травмування, подразнення стінки кишки. Тому практично завжди є наслідки тимчасового характеру у вигляді здуття кишечника, розлади стільця, невеликої домішки слизу і крові в калі. Найчастіше це спостерігається після взяття біопсії, видалення поліпів. При дотриманні рекомендацій лікаря ці явища проходять протягом кількох днів.
Ускладнення рідкісні, зустрічаються не більше, ніж в 1% випадків:
- пошкодження стінки кишки і розвиток перитоніту.
- кровотеча.
- інфікування патологічної флорою, розвиток запалення.
- наслідки наркозу.
Насторожити повинні такі симптоми: посилення болів в животі, підвищення температури тіла, кров в калі, запаморочення, серцебиття, задишка, погіршення загального стану. У цих випадках потрібно викликати швидку допомогу.
Що не можна робити після обстеження?
Після закінчення процедури не можна зразу йти. Зазвичай пацієнта залишають для спостереження на 40-60 хвилин, а якщо колоноскопія проводилась під наркозом — на 2-3 години. Тільки після заключного огляду лікаря і з його дозволу можна залишати клініку. Далі протягом тижня потрібно уникати фізичних навантажень, різких рухів.
Не можна після колоноскопії приймати знеболюючі препарати, вони можуть «стерти» симптоми в разі розвитку ускладнень. Допускається прийом спазмолітиків. Також не можна приймати проносні, щоб не посилити подразнення кишечника.
Рекомендується прийом сорбентів (смекта, атоксил) і прибутків (хілак форте, лінекс) для відновлення кишкової мікрофлори. Стілець з’являється зазвичай на 2-3 добу, а при нестачі в раціоні клітковини може бути затримка до 5 днів.
Як правильно харчуватися після проведення процедури?
Для відновлення товстої кишки після процедури знадобиться мінімум 1 тиждень. У цей період, коли вона вразлива, важливо дотримуватися дієти, принципи її наступні:
- їжа повинна бути не грубою, не дратує.
- продукти вибирати легкозасвоювані.
- в складі меню повинні бути в достатній кількості білки, вітаміни.
- харчування має бути дробовим — невеликими порціями через кожні 2-3 години.
Перелік заборонених і рекомендованих продуктів представлений в таблиці:
Заборонені продукти Рекомендовані продукти М’ясо смажене, копчене, м’ясні консерви, ковбаси М’ясо відварне або приготоване на пару Риба смажена, в’ялена, копчена, засоленная Риба відварна або приготована на пару Тваринні жири — сало, смалець рослинні масла Незбиране молоко, сметана, вершки Нежирні кисломолочні продукти Сирі овочі і фрукти, густі соки з м’якоттю Овочі на пару, відварені, запечені, соки без м’якоті Гострі приправи і соуси — перець, часник, кетчуп, майонез Трохи зелені — петрушка, кріп, селера Кондитерські та зделія, випічка, хліб і булки на 2-3 дні Сухе галетное печиво, з 3-го дня хліб з висівками Напої: газовані, тоніки, натуральний каву, міцний чорний чай, алкоголь Мінеральна вода без газу, зелений і трав’яні чаї, відвар шипшини, соки без м’якоті
Це — орієнтовний список продуктів. Докладні дієтичні рекомендації повинен дати лікар.
Як часто можна робити колоноскопію кишечника?
Колоноскопію належить робити з профілактичною метою людям, які досягли 40-річного віку 1 раз в 5 років за умови, що у них немає ніяких скарг з боку кишечника. Це інструкція всесвітньої організації охорони здоров’я для раннього виявлення раку кишечника.
Хворим з хронічною патологією кишечника, а також тим, у родичів яких був діагностований рак або поліпоз, дослідження потрібно проходити 1 раз в 2-3 року. Якщо є симптоми, які є показанням до колоноскопії, її призначають незалежно від того, коли була проведена остання процедура.
Альтернативні методи дослідження кишечника
При наявності у хворого протипоказань до ендоскопічного огляду кишечника, можуть бути використані неінвазивні методи дослідження: віртуальна колоноскопія і капсульна ендоскопія.
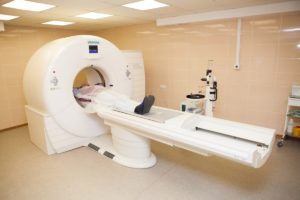
Віртуальна колоноскопія
Капсульна ендоскопія
Сучасний метод беззондового дослідження. Пацієнт ковтає невелику капсулу з вбудованою відеокамерою. Вона поступово просувається по всьому травному тракту, сканує його і передає зображення на дисплей пристрою, що реєструє, яке кріпиться до поясу пацієнта. Йому не потрібно перебувати в клініці, він веде звичайне життя.
Через 7-12 годин капсула виходить з калом, після чого лікар аналізує всі записи відео за цей період. Метод точний і зручний, не має протипоказань, але не маємо можливості взяття біопсії і поки є дорогим.